Onze werkwijze
De zorg in Nederland verandert snel. We staan voor grote uitdagingen en dat vraagt om samenwerking, kennisdeling én een nieuwe manier van denken en werken. Vanuit dat besef is de beweging De Juiste Zorg op de Juiste Plek ontstaan: een samenwerking tussen zorg- en hulpverleners om de mens en zijn dagelijks functioneren weer centraal te zetten. Het doel? De zorg toekomstbestendig maken.
Drie pijlers van De Juiste Zorg op de Juiste Plek
1. Voorkomen van zorg
Door vroegtijdige signalering, preventie en ondersteuning willen we voorkomen dat mensen zwaardere zorg nodig hebben.
2. Zorg organiseren rondom mensen
In plaats van dat mensen zich aanpassen aan het zorgsysteem, organiseren we de zorg dichter bij huis afgestemd op hun persoonlijke situatie.
3. Slimme zorg inzetten
Waar mogelijk maken we gebruik van technologie, zoals e-health, om zorg efficiënter en toegankelijker te maken.
Hoe Provico hierbij aansluit
Bij Provico sluiten we ons van harte aan bij deze visie. We stemmen ons zorgprogramma voor huisartsen en praktijkondersteuners ggz af op de praktijk én de persoon die zorg vraagt. Elke persoon krijgt de zorg die bij hem of haar past. De zorg die we leveren is:
- afgestemd op de persoonlijke situatie en mogelijkheden van de persoon
- niet zwaarder dan nodig
- gericht op herstel en zelfredzaamheid.
Herstelondersteunende visie
Provico bekijkt "de juiste zorg op de juiste plek" breder dan landelijk gekaderd. Het gaat erom dat mensen een passende ondersteuning krijgen. Passend in hun context. Dit noemen we binnen de geestelijke gezondheidszorg ‘een herstelondersteunende visie’.
In ons regionale Transformatieplan, onderdeel van het Integraal Zorg Akkoord, hebben we dat als volgt beschreven:
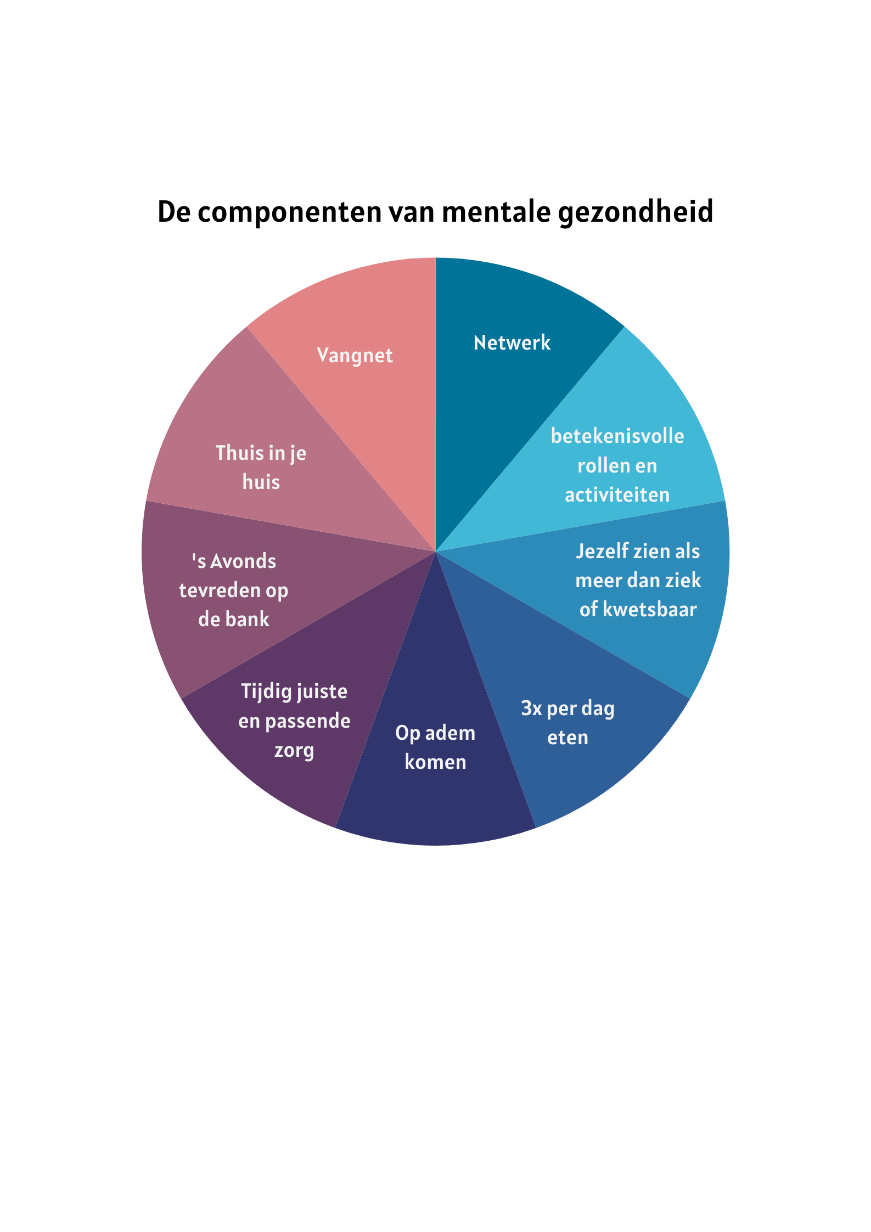
"Mentale gezondheid is méér dan passende en tijdige zorg. Passende en tijdige zorg is slechts één van de 9 waarden" (bron: Sonja Visser, Nederlandse Vereniging van Zelfregie en Herstel). Alle 9 waarden zijn zichtbaar in de afbeelding De componenten van mentale gezondheid op deze pagina.
Deze waarden zijn geen wetenschappelijk vastgestelde waarden. Ze zijn beschreven in het document dat u kunt lezen door op deze link te klikken.
Meer weten over het Integraal Zorg Akkoord?
Neem een kijkje op onze pagina over het Integraal Zorgakkoord (IZA). Het regionale transformatieplan beschrijft hoe we het landelijke IZA in Noord- en Midden-Limburg vorm willen geven.
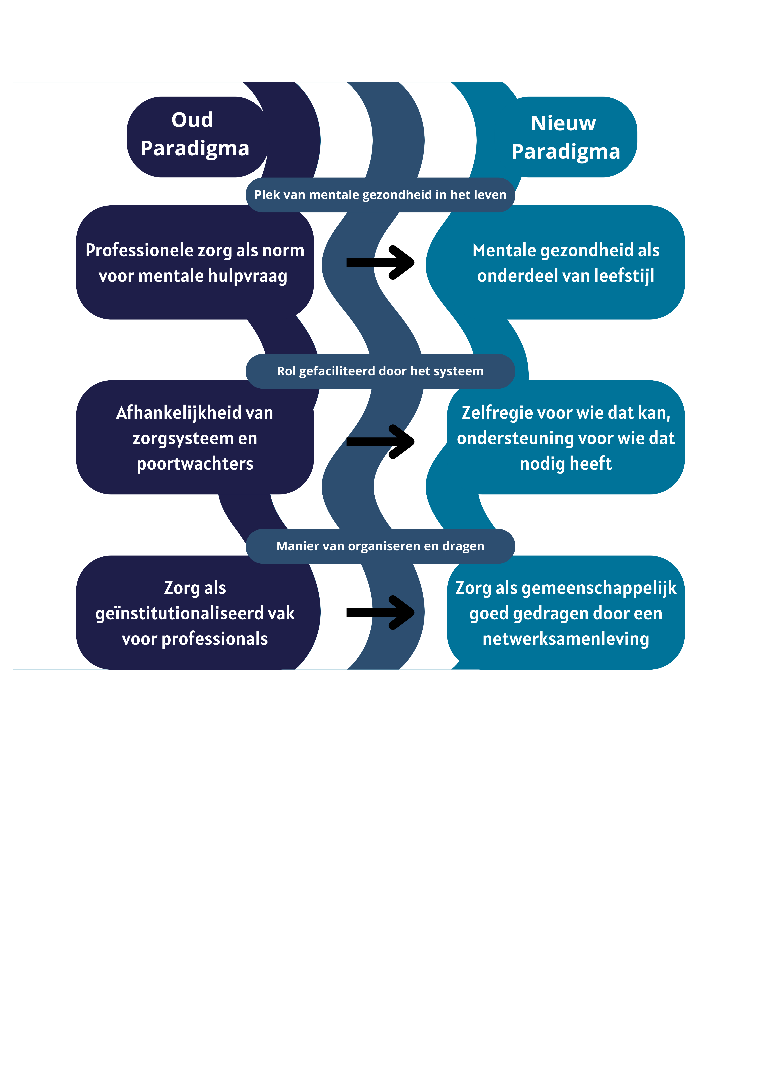
Paradigmashift
Een paradigmashift is nodig om mentale gezondheid weer mogelijk te maken voor mensen voor wie die waarden, als gevolg van psychische en/of psychosociale problemen, niet meer vanzelfsprekend zijn of verloren dreigen te gaan.
Zowel ten aanzien van de plek van mentale gezondheid in het leven, de rol van zorg zoals deze gefaciliteerd wordt door het systeem als de manier van het organiseren en dragen van zorg.
In de afbeelding Oud paradigma -> Nieuw paradigma is zichtbaar welke veranderingen nodig zijn (paradigmashift).
De paradigmashift is nodig om eigen regie, herstel en zelfredzaamheid van mensen te bevorderen. Doel daarbij is te verschuiven van klinisch herstel naar persoonlijk herstel. We leggen de verschillen tussen klinisch en persoonlijk herstel graag even uit.
Wat is klinisch herstel?
Klinisch herstel is gericht op symptoomreductie en medische verbetering:
- met focus op behandeldoelen zoals medicatie, therapie en vermindering van klachten;
- wordt beoordeeld en bepaald door de zorgprofessionals en ervaren door de persoon;
- met als doel om de psychische aandoening onder controle te krijgen en functioneren te verbeteren.
Wat is persoonlijk herstel?
Persoonlijk herstel is gericht op het herwinnen van regie, identiteit en zingeving in het leven:
- met focus op het leren omgaan met klachten en het leiden van een waardevol leven ondanks beperkingen;
- wordt ervaren én vormgegeven door de persoon zelf;
- met als doel: het bevorderen van betekenisvolle relaties, werk, hobby’s en welzijn.

Regionale samenwerking: samen sterker
In gezamenlijkheid werken we aan initiatieven die hieraan bijdragen. Dit vergt een bredere scope dan het optimaliseren van bestaande processen en het herverdelen van zorg- en ondersteuningsvraagstukken in de regio.
Het gaat om het maatschappelijke gesprek over gezondheid en ziekte, het vergroten van de mentale weerbaarheid van de maatschappij en het bevorderen van zelfredzaamheid en de ontwikkeling van steun systemen voor mensen met mentale klachten.
Denk hierbij aan aansluiting op de opdracht uit het Integraal Zorg Akkoord (IZA) tot de ontwikkeling van een dekkend netwerk van laagdrempelige steunpunten in de wijk voor mensen met mentale klachten (zie paragraaf “Herstelondersteuning”in het Integraal Zorg Akkoord).
Mentale gezondheid heeft impact op de aanspraak op zorg en maakt dat zorg voorkomen of uitgesteld kan worden.
Dit grijpt aan op de gehele keten van zorg en ondersteuning op het gebied van mentale gezondheid en vraagt daarmee een gelijkwaardige samenwerking tussen alle partijen in die keten: gemeenten, de zorg- en welzijnspartners in het sociaal domein, huisartsen, GGD en ggz.
Alle partijen zijn vertegenwoordigd in het Mentaal Gezondheidsnetwerk (MGN), waardoor het als passend wordt gezien om deze activiteiten vanuit het netwerk op te pakken.
Regionaal transformatieplan
Om geestelijke gezondheidszorg ook in de toekomst toegankelijk, betaalbaar én van hoge kwaliteit te houden – voor zowel volwassenen als jeugd – is samenwerking in de regio essentieel. Net als in andere regio’s hebben we met alle relevante partners een transformatieplan Mentaal GezondheidsNetwerk ingediend. Dit komt voort uit het Integraal ZorgAkkoord (IZA). Deze samenwerking reikt geografisch verder dan Noord-Limburg alleen. Het transformatieplan is een gezamenlijk project van de regio's Noord- en Midden-Limburg.
We werken in de regio nauw samen met:
- cliënten en hun naasten,
- ervaringsdeskundigen,
- huisartsen, psychiaters en gz-psychologen,
- ggz-instellingen en het sociaal domein,
- gemeentes,
- zorgverzekeraars.
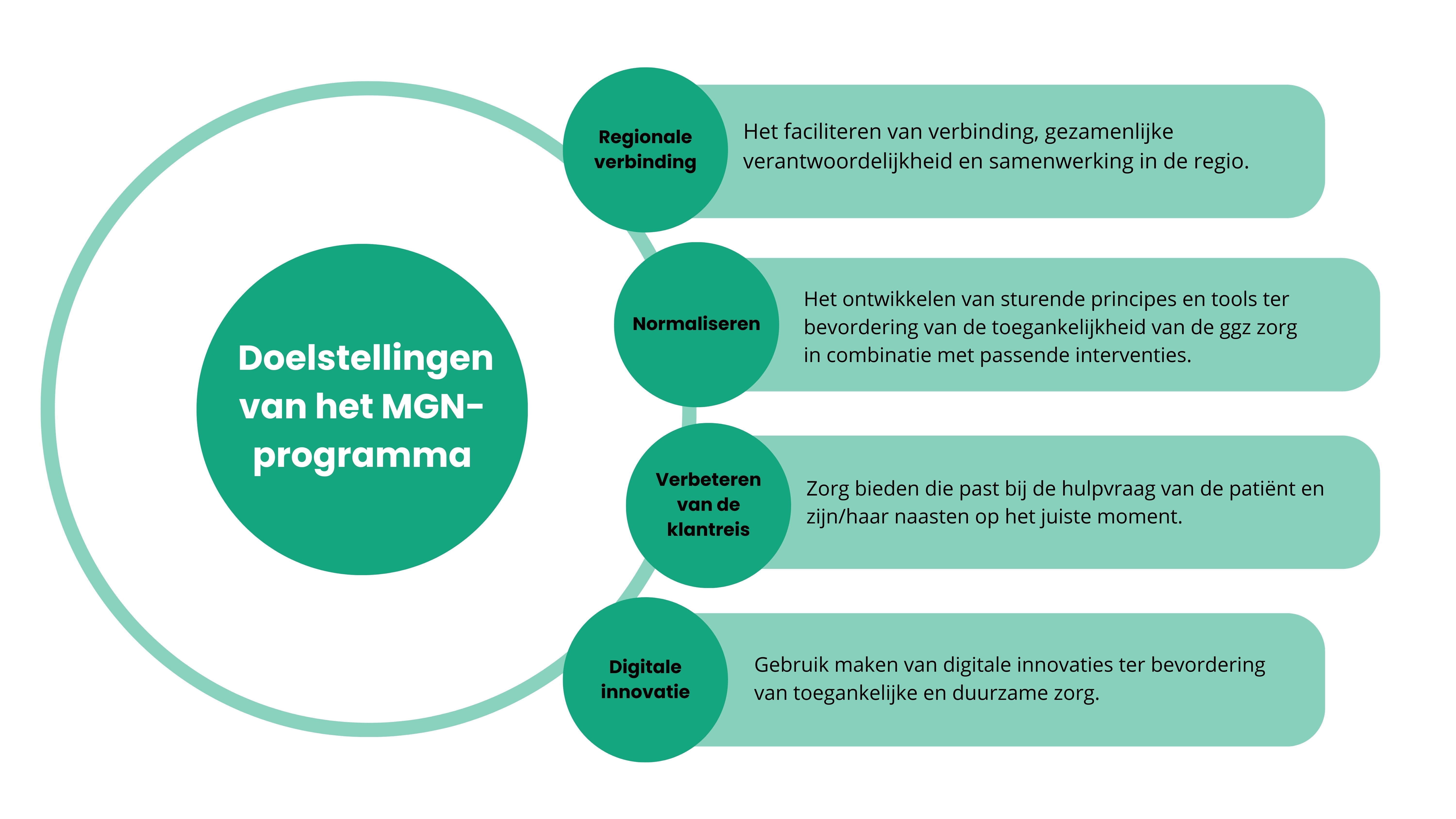
De doelstellingen van ons transformatieplan zijn:
Knelpunten in de regio
Door deze samenwerking ontstaat er meer samenhang tussen behandeling (ggz) en ondersteuning (gemeenten), wat bijdraagt aan mentale veerkracht, participatie en leefbaarheid.
Naast dit transformatieplan werken we continu aan de verbetering van de samenwerking in de regio door ons te richten op knelpunten. De komende jaren voorzien we dat we ons richten op de wachtlijsten in de ggz en hoe deze aangepakt kunnen worden.
Provico heeft met partners de regionale knelpunten verkend. Zo zien we de komende jaren dat het noodzakelijk is om voor bepaalde groepen verbeteringen te realiseren:
- Mensen met ernstig psychiatrische aandoeningen (EPA)
- Mensen waar een vermoeden of spraken is van Autisme en/of ADHD
- Cultuursensitieve zorg
Tevens hebben we geconstateerd dat er in de keten steeds vaker met ‘exclusiecriteria’ gewerkt wordt. Dat betekent dat mensen verwezen worden naar een aanbieder en dat tijdens screening blijkt dat er bepaalde zaken te spelen waardoor mensen teruggestuurd worden naar de huisarts en elders wederom op de wachtlijst komen. Op dit thema (exclusiecriteria) maken we de komende jaren ook verbeterafspraken met de ggz aanbieders.
Hoe werkt het in de praktijk?
Na een eerste gesprek bepaalt de huisarts samen met de zorgvrager (patiënt) wat de volgende stap is en met welk doel. De huisarts kan hierbij gebruik maken van:
- eigen expertise,
- expertise praktijkondersteuner geestelijke gezondheidszorg (poh-ggz)
- kennis binnen het netwerk,
- en de Provico kennisbank.
Instrumenten als ehealth, preventiecursussen, ervaringsdeskundigheid of consultatie, verkennend gesprek kunnen worden ingezet waar nodig.
Mocht de problematiek alsnog te complex zijn om vanuit de huisartsenzorg goed te behandelen, dan wordt er in overleg met de patiënt gekeken of een doorverwijzing gewenst en noodzakelijk is. De huisarts of poh-ggz kan ook hierbij gebruik maken van ondersteuning vanuit Provico door voor verwijsadvies contact op te nemen met Verwijssteun (voorheen verwijsbureau WIJS).
